BV Nhi TƯ: Từ người “học trò” đến “bậc thầy” tầm cỡ
GiadinhNet - Tách cặp song sinh dính nhau phức tạp, nội soi phẫu thuật bệnh lý thoát vị cơ hoành trên bệnh nhân nhi… chỉ là một số thành tựu trong suốt cuộc hành trình vì người bệnh của các y, bác sỹ ở BV Nhi TƯ.
 |
|
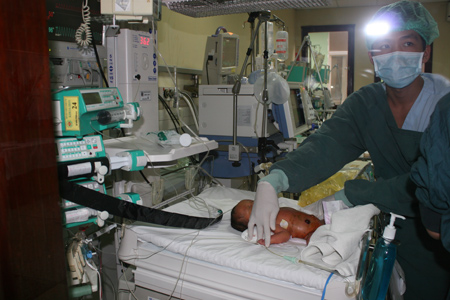
Những em bé nhẹ cân được cứu sống nhờ các kỹ thuật hiện đại áp dụng tại bệnh viện. Ảnh: V.KHÁNH. |
|
Kỹ thuật mổ nội soi thoát vị cơ hoành ở trẻ sơ sinh là một kỹ thuật khó nhưng BV Nhi TƯ đã thực hiện thành công 200 trường hợp, trong đó có bệnh nhi chỉ cân nặng 1,8kg. Thành tích này của bệnh viện đã được báo cáo trong Hội nghị ngoại nhi quốc tế tổ chức tại Singapore và được bạn bè quốc tế đánh giá cao. |
Sau cuộc hội chẩn, kíp phẫu thuật đã đưa ra một quyết định táo bạo là đưa vào trong da của hai đứa trẻ một quả bóng và mỗi ngày bơm một ít để quả bóng to dần lên, làm giãn da bụng cho đến khi vạt da giãn ấy đủ để lấp vào vết mổ. Đây là lần đầu tiên bệnh viện áp dụng kỹ thuật này và đã thành công.
Trước đây, với những vết mổ hở to như thế thường chỉ được phủ bằng gạc, nhưng nếu tận dụng được chính vạt da của người bệnh thì vết thương sẽ chóng lành hơn và chống được nhiễm trùng. Việc thứ hai là làm thế nào gây mê cả hai đứa trẻ cùng một lúc, làm sao để đặt ống thông vào trong phổi để gây mê được vì hai đứa trẻ nằm úp mặt vào nhau.
Thành công này đã thể hiện sự quyết tâm, dám nghĩ dám làm của đội ngũ thầy thuốc Việt Nam. Đồng thời đánh dấu một bước trưởng thành vượt bậc cho nhi khoa Việt Nam với khu vực và trên thế giới. PGS.TS Nguyễn Thanh Liêm cho biết từ đó đến nay, bệnh viện đã tiến hành tách thành công cho 5 cặp song sinh.
|
BV Nhi TƯ là trung tâm hàng đầu về phẫu thuật u nang ống mật chủ với số lượng lớn nhất thế giới - 450 bệnh nhi. Ngoài ra, bệnh viên cũng là đơn vị đầu tiên tiến hành mổ tim hở và can thiệp tim mạch cho trẻ em. Những kỹ thuật này đòi hỏi phải có đội ngũ cán bộ có chuyên môn kỹ thuật sâu về phẫu thuật, gây mê và hồi sức nhi khoa. Bệnh viện đã đào tạo đội ngũ y, bác sĩ giỏi, có khả năng mổ tim hở thành công cho trẻ có cân nặng 8kg. Đến nay, đã có hàng trăm trẻ được mổ tim hở thành công. |
Nhắc tới ca phẫu thuật này, PGS.TS Nguyễn Thanh Liêm không khỏi xúc động. Đấy là một trường hợp em nhỏ ở Hà Nội, sinh ra đã xuất hiện tình trạng tím tái, suy hô hấp. Sau khi làm các xét nghiệm, cháu bé được chẩn đoán là thoát vị cơ hoành bẩm sinh với tình hình hết sức nguy kịch, các bác sĩ đã phải mở nội khí quản, cho thở ôxy. Khi cháu bé đến bệnh viện, tình trạng rối loạn trao đổi khí rất trầm trọng. Khí CO2 bị ứ nhiều, do vậy không thể thở máy bình thường mà phải cho thở máy cao tần với mục đích rút khí CO2 và tăng cường trao đổi ôxy. Sau 5 ngày thở máy cao tần, bệnh nhi có tỉnh táo hơn nhưng hoạt động tuần hoàn vẫn rất kém.
Bệnh nhi này không chỉ bị thoát vị cơ hoành mà còn bị dị tật tim bẩm sinh, đòi hỏi phải phẫu thuật càng sớm càng tốt. Nếu để bệnh nhi tiếp tục thở máy cao tần thì sẽ tử vong nhanh chóng. Nhưng nếu phẫu thuật thì sẽ phải chuyển từ phòng hồi sức sang phòng mổ, trong thời gian đó phải tháo máy thở cao tần và hỗ trợ hô hấp bằng cách bóp bóng. Với sức khỏe yếu của bệnh nhi, chỉ cần rút máy thở cao tần là tử vong ngay.
Khó khăn hơn, máy thở cao tần không đáp ứng được trong phòng mổ vì hệ thống máy kết nối khí nén và ôxy trong phòng mổ không tương thích với máy thở cao tần, trong khi chỉ có loại máy thở này mới duy trì hô hấp được cháu bé. Sau cuộc hội chẩn gấp gáp, các bác sĩ quyết định mổ nội soi cho bệnh nhi này ngay tại phòng hồi sức trong khi vẫn phải sử dụng máy thở cao tần. Và kết quả ngoài mong đợi, bệnh nhi đã có cơ hội sống sau hơn 1 giờ phẫu thuật. Thành công này đã góp một kinh nghiệm quan trọng vào phẫu thuật nội soi quốc tế.
"Xử lý thoát vị cơ hoành trước đây chỉ có cách mổ mở. Tỷ lệ tử vong sau mổ cao và phụ thuộc vào thời gian xuất hiện các triệu chứng suy hô hấp. Khi phẫu thuật nội soi ra đời, các nhà phẫu thuật Mỹ đã áp dụng kỹ thuật này để xử lý thoát vị cơ hoành, nhưng họ đã không thành công khi mổ nội soi cho bệnh nhân sơ sinh. Bệnh nhi sơ sinh thoát vị cơ hoành thường suy hô hấp nặng, do đó việc làm đầu tiên là phải hồi sức nhanh chóng, chứ không đưa ngay vào phòng mổ như trước đây. Quan trọng nhất vẫn là người thực hiện kỹ thuật phải thao tác chính xác, gây mê hồi sức và duy trì ôxy trong suốt thời gian mổ. Việt Nam đã làm được và giờ trở thành người giảng dạy cho nhiều nước trên thế giới", PGS.TS Nguyễn Thanh Liêm nói.
2 bệnh viện phối hợp cứu người phụ nữ ngừng tuần hoàn do chửa ngoài tử cung vỡ
Y tế - 11 giờ trướcGĐXH - Do lượng máu mất quá nhiều nên trong quá trình phẫu thuật, bệnh nhân xuất hiện 2 lần ngừng tuần hoàn.
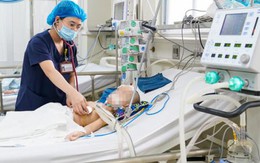
Bé 3 tuổi ngộ độc chì nặng, tiên lượng xấu do dùng thuốc nam không rõ nguồn gốc
Y tế - 23 giờ trướcGĐXH – Theo các bác sĩ, chì là 1 loại kim loại nặng, rất độc gây ảnh hưởng đến tất cả cơ quan của con người, đặc biệt là đối với trẻ em.
Bỗng dưng mờ mắt, phát hiện khối phình động mạch não "khổng lồ"
Y tế - 1 ngày trướcSau khi lần lượt mờ 2 mắt, với thị lực gần như bằng 0, đi qua rất nhiều bệnh viện khám, nữ bệnh nhân ở Quảng Bình được xác định có khối phình động mạch não rất lớn.
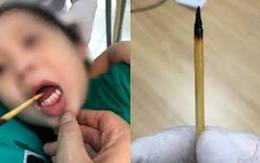
Bé 3 tuổi bị que xiên thịt đâm xuyên lưỡi
Y tế - 1 ngày trướcGĐXH - Bệnh nhi nhập viện trong tình trạng chiếc que xiên thịt sắc nhọn đâm xuyên lưỡi.
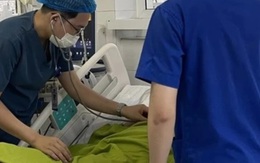
Nam sinh lớp 8 bị đánh chấn thương sọ não hiện ra sao trong thời gian điều trị tại BVĐK Phú Thọ
Y tế - 2 ngày trướcGĐXH - Về tình hình sức khỏe của nam sinh bị đánh chấn thương sọ não khi chơi bóng rổ, đại diện Bệnh viện Đa khoa tỉnh Phú Thọ cho biết hiện tại, bệnh nhân vẫn hôn mê, thở hoàn toàn theo máy...
Sau bữa cơm cá, người phụ nữ ho, khó thở suốt 1 năm
Y tế - 5 ngày trướcXương cá rơi vào phế quản nhưng bà K.A không hề hay biết. Bị ho, khó thở kéo dài, bệnh nhân điều trị suốt 1 năm không đỡ.

Hội thảo báo cáo về kết quả khảo sát tính khả thi việc triển khai chương trình đào tạo nhân lực phục hồi chức năng tại Việt Nam
Y tế - 5 ngày trướcGĐXH - Ngày 19/4 tại Hà Nội đã diễn ra Hội thảo báo cáo về kết quả khảo sát tính khả thi việc triển khai chương trình đào tạo nhân lực phục hồi chức năng tại Việt Nam do JICA phối hợp với Hội Vật lý Trị liệu Việt Nam tổ chức.

Bộ Y tế: Hàng trăm cán bộ ngành Y hiến máu cứu người hưởng ứng ‘Lễ hội Xuân hồng’ năm 2024
Y tế - 6 ngày trướcGĐXH – Hàng trăm đơn vị máu đã được tiếp nhận trong Chương trình hiến máu tình nguyện hưởng ứng “Lễ hội Xuân hội’ năm 2024 tại Bộ Y tế.

Hà Nội phát động tháng An toàn vệ sinh lao động, gần 200 công nhân được khám sức khỏe miễn phí
Y tế - 6 ngày trướcGĐXH - Ngày 19/4, UBND TP Hà Nội và Liên đoàn Lao động thành phố phát động Tháng hành động về An toàn, vệ sinh lao động và Tháng Công nhân năm 2024.
Chơi đùa cùng bạn ở lớp, bé trai ở Hà Nội bị kính cứa đứt 2 cổ tay
Y tế - 6 ngày trướcGĐXH – Bệnh nhi bị đứt toàn bộ động mạch trụ, đứt thần kinh trụ và thần kinh giữa, đứt gân gấp cổ tay trụ, đứt gân gấp ngón 4 và 5 bàn tay trái.
Nam sinh lớp 8 bị đánh chấn thương sọ não hiện ra sao trong thời gian điều trị tại BVĐK Phú Thọ
Y tếGĐXH - Về tình hình sức khỏe của nam sinh bị đánh chấn thương sọ não khi chơi bóng rổ, đại diện Bệnh viện Đa khoa tỉnh Phú Thọ cho biết hiện tại, bệnh nhân vẫn hôn mê, thở hoàn toàn theo máy...