10 sai lầm mà người bệnh đái tháo đường hay mắc phải
GiadinhNet - Theo số liệu ước tính của Liên đoàn Đái tháo đường Thế giới (IDF), hiện cứ mỗi 6 giây trên thế giới lại có 1 người tử vong vì căn bệnh tiểu đường. Nhân ngày 14/11, Ngày Thế giới phòng chống bệnh đái tháo đường, chuyên gia về nội tiết – đái tháo đường chỉ ra 10 sai lầm người bệnh đái tháo đường hay mắc phải.
Khám cho bệnh nhân ĐTĐ ở Bệnh viện Nội tiết Trung ương (cơ sở 2). Ảnh: T.G
PGS.TS Nguyễn Khoa Diệu Vân, Trưởng khoa Nội tiết – Đái tháo đường (Bệnh viện Bạch Mai) cho biết, những sai lầm thường gặp nhất gồm:
1. Chỉ cần kiểm soát tốt đường huyết: Nhiều bệnh nhân dù kiểm soát tốt đường huyết nhưng tỷ lệ tử vong ở bệnh nhân đái tháo đường (ĐTĐ) vẫn không giảm. Điều trị giảm đường huyết đơn thuần chỉ là một phần nhỏ của tảng băng chìm. Việc điều trị chỉ nhắm vào glucose là không đủ. Đơn cử, với bệnh nhân ĐTĐ, đặc biệt type 2 thường mắc các bệnh khác như: tăng huyết áp, rối loạn lipid máu… Nhiều bệnh nhân lại chỉ nhăm nhăm kiểm soát đường huyết, mà quên đi rằng tăng huyết áp hay rối loạn lipid máu cũng là yếu tố nguy cơ tác động qua lại và ảnh hưởng bệnh đái đường.
Một sai lầm trong kiểm soát đường huyết là nhiều người nghĩ nếu kiêng tất cả thức phẩm chứa đường, không ăn tinh bột sẽ hiệu quả tốt trong kiểm soát nhưng hoàn toàn không phải. Bữa ăn của người tiểu đường phải đảm bảo cân đối các thành phần gồm cả tinh bột, mỡ, đạm.
2. Chỉ đo đường huyết buổi sáng: Nhiều bệnh nhân phản ánh việc sáng nào cũng thử đường máu, chỉ số “đẹp” nhưng sao lại bị biến chứng. Thực tế thì đường huyết dao động trong suốt cả ngày. Những người có chỉ số HbA1C dưới 8.1% có nguy cơ cao tăng đường huyết sau ăn. Việc tăng đường huyết sau ăn có liên quan mật thiết tới các bệnh như: Tim mạch, võng mạc, giảm tưới máu cơ tim, suy giảm chức năng nhận thức, nguy cơ ung thư hay tăng tỷ lệ tử vong…
Người bệnh phải theo dõi cả đường máu trước và sau ăn (khi đói và no) và phải theo dõi nhiều lần trong một ngày cho đến khi đường máu giảm để bác sĩ khuyến cáo chỉ định điều chỉnh chứ không phải thử đường huyết riêng gì buổi sáng hay trước ăn.
3. Không mang sổ y bạ, đơn thuốc cũ đi khám: Không ít người bệnh tiểu đường không mang theo sổ y bạ cũ, đơn thuốc cũ cho lần khám sau. Trong khi đó, điều trị ĐTĐ là quá trình “dò liều”. Các bác sĩ muốn điều trị bệnh, cần theo dõi thuốc điều trị như thế nào, uống có tác dụng, hiệu quả không. Tùy vào mức đường huyết mà bác sĩ sẽ điều chỉnh liều thuốc dựa trên cơ sở là liều thuốc bệnh nhân đang dùng…Ngoài ra, cùng một hoạt chất nhưng có thể có đến hàng chục dạng thuốc khác nhau nên nếu không có đơn cũ thì sẽ rất khó để có đơn mới. Lời khuyên cho bệnh nhân là nên chụp và lưu lại đơn thuốc và xét nghiệm cũ vào điện thoại.
4. Hết thuốc nhưng không mua dùng tiếp vì sắp đến ngày khám lại: Bệnh nhân ĐTĐ type 2 thiếu insulin sẽ làm tăng đường huyết cao, gây mệt mỏi, tăng nguy cơ nhiễm trùng. Bệnh nhân ĐTĐ type 1 thiếu insulin trong vòng 6 giờ có thể phải đi cấp cứu vì nhiễm toan ceton. Nếu không dùng thuốc chỉ vì hết mà không mua ngay sẽ làm sai lệch kết quả đường huyết, khó điều chỉnh liều thuốc và có thể bị các nguy cơ gây biến chứng tiếp theo của bệnh,
5. Dùng mãi một đơn thuốc: Về mặt sinh lý, con người sẽ dần bị lão hóa, già yếu đi. Bệnh ĐTĐ cũng vậy, khả năng tiết insulin sẽ giảm dần theo năm tháng. ĐTĐ là bệnh lý mãn tính kéo dài cả đời, nhưng không phải dùng mãi một đơn. Nhiều bệnh nhân nghĩ rằng chỉ với một đơn thuốc của bác sĩ có thể chữa khỏi hoàn toàn nên điều trị hết một đơn là không đến lại nữa hoặc dùng mãi một đơn đó.
6. Dùng thuốc theo đơn của bệnh nhân khác: Một phần không nhỏ bệnh nhân sử dụng đơn thuốc người quen nhờ “mách bảo”. Trong khi đó, mỗi cơ thể bệnh nhân có một mục tiêu điều trị khác nhau. Bệnh nhân cần nhớ là bác sĩ chữa người bệnh chứ không phải chữa bệnh, có nghĩa là tùy vào từng cá nhân người bệnh để có mục tiêu/phác đồ điều trị khác nhau. Lời khuyên của bác sĩ nội tiết là bệnh nhân cần đến các cơ sở y tế chuyên khoa Nội tiết, ĐTĐ để có mục tiêu điều trị riêng cho bản thân, từ đó sử dụng các loại thuốc khác nhau để kiểm soát bệnh tật, giúp người bệnh sử dụng đúng liều, đúng cách để có hiệu quả như mong muốn.
7. Uống thuốc Đông y vì “lành hơn”: Nhiều bệnh nhân nghĩ rằng thuốc Đông y, thuốc Nam… dùng lành hơn nhiều so với thuốc Tây y nên nghe lời mách bảo của người quen hoặc lời quảng cáo để dùng. Thậm chí, có các loại thuốc xách từ nước ngoài về uống (mà không rõ thành phần) thay thuốc bác sĩ kê để kiểm soát bệnh. Thuốc đái đường đang được chỉ định cho các bệnh nhân phải nghiên cứu dài hạn trên hàng chục nghìn bệnh nhân, gồm cả hiệu quả điều trị, tác dụng phụ đi kèm… Thuốc phải được uống/tiêm đúng, đủ, nếu không có thể để lại hậu quả nặng nề, không chỉ làm tăng/hạ đường huyết mà còn ảnh hưởng chức năng gan, thận…
8. Đói = hạ đường huyết, nên phải ăn ngay: Cần hiểu rõ khi nào đói mà không phải hạ đường huyết? Đó là khi đói do bệnh nhân ăn ít hơn bình thường. Với bệnh nhân ĐTĐ, não quen với nồng độ glucose máu cao. Khi glucose máu giảm (mà vẫn trên 10mmol/L) thì não phát ra tín hiệu thiếu glucose. Ngược lại, có nhiều người bị hạ đường huyết thực sự (glucose máu dưới 3,9 mmol/L) nhưng không có cảm giác đói, đó là biểu hiện của hạ đường huyết không triệu chứng.
9. Khi bị ốm thì bỏ luôn thuốc ĐTĐ: Nhiều bệnh nhân nghĩ, khi bị ốm, ăn kém thì đường huyết sẽ hạ nên cần giảm/ngừng uống thuốc ĐTĐ. Thực tế thì khi bị ốm, các hormone trong cơ thể sẽ tăng lên, đường huyết sẽ tăng cao. Khi thấy cơ thể không khỏe, cần đo đường huyết từ 3-4 giờ/lần, thậm chí 1-2 giờ/lần và ghi lại kết quả. Khi bị sốt, dù ăn ít nhưng cơ thể lại cần nhiều insulin hơn, cần giữ nguyên liều insulin được chỉ định. Tiếp tục theo dõi đường huyết và tình trạng bệnh lúc nửa đêm, kể cả khi rất mệt. Bệnh nhân cũng cần uống nước nhiều hơn để ngăn chặn tình trạng mất nước. Dù mệt, ốm, bệnh nhân cũng cần ăn đúng bữa, nếu nôn thì uống nước có đường.
10. Tự chữa loét bàn chân ở nhà: Loét bàn chân là biến chứng của bệnh ĐTĐ. Điều trị biến chứng bàn chân khá tốn kém, thời gian nằm viện kéo dài. Khi có loét bàn chân, nguy cơ bị cắt cụt bàn chân rất cao, thậm chí phải cắt lên đến đùi. Việc phòng nguy cơ này rất quan trọng. Nhiều bệnh nhân nghĩ, vết loét nhỏ xíu ban đầu không có gì đáng ngại vì nó sẽ tự liền, tự lành. Thực tế thì có vết loét bàn chân dù rất nhỏ nhưng điều này có nghĩa là bệnh nhân đã có nhiều biến chứng nặng như biến chứng thần kinh, mạch máu… Do đó, khi phát hiện có vết loét nhỏ, phải tới cơ sở y tế điều trị đúng phác đồ y khoa. Nếu tự ý làm bác sĩ cho bản thân mình để chữa loét bàn chân ở nhà, là bệnh nhân tự biến mình thành “đao phủ”.
Thu Nguyên
2 bệnh viện phối hợp cứu người phụ nữ ngừng tuần hoàn do chửa ngoài tử cung vỡ
Y tế - 1 ngày trướcGĐXH - Do lượng máu mất quá nhiều nên trong quá trình phẫu thuật, bệnh nhân xuất hiện 2 lần ngừng tuần hoàn.
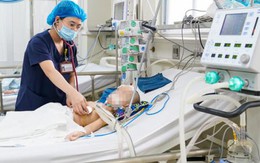
Bé 3 tuổi ngộ độc chì nặng, tiên lượng xấu do dùng thuốc nam không rõ nguồn gốc
Y tế - 2 ngày trướcGĐXH – Theo các bác sĩ, chì là 1 loại kim loại nặng, rất độc gây ảnh hưởng đến tất cả cơ quan của con người, đặc biệt là đối với trẻ em.
Bỗng dưng mờ mắt, phát hiện khối phình động mạch não "khổng lồ"
Y tế - 2 ngày trướcSau khi lần lượt mờ 2 mắt, với thị lực gần như bằng 0, đi qua rất nhiều bệnh viện khám, nữ bệnh nhân ở Quảng Bình được xác định có khối phình động mạch não rất lớn.
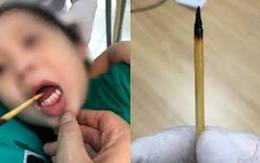
Bé 3 tuổi bị que xiên thịt đâm xuyên lưỡi
Y tế - 2 ngày trướcGĐXH - Bệnh nhi nhập viện trong tình trạng chiếc que xiên thịt sắc nhọn đâm xuyên lưỡi.
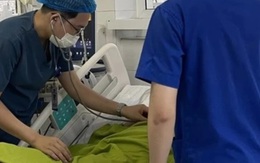
Nam sinh lớp 8 bị đánh chấn thương sọ não hiện ra sao trong thời gian điều trị tại BVĐK Phú Thọ
Y tế - 3 ngày trướcGĐXH - Về tình hình sức khỏe của nam sinh bị đánh chấn thương sọ não khi chơi bóng rổ, đại diện Bệnh viện Đa khoa tỉnh Phú Thọ cho biết hiện tại, bệnh nhân vẫn hôn mê, thở hoàn toàn theo máy...
Sau bữa cơm cá, người phụ nữ ho, khó thở suốt 1 năm
Y tế - 6 ngày trướcXương cá rơi vào phế quản nhưng bà K.A không hề hay biết. Bị ho, khó thở kéo dài, bệnh nhân điều trị suốt 1 năm không đỡ.

Hội thảo báo cáo về kết quả khảo sát tính khả thi việc triển khai chương trình đào tạo nhân lực phục hồi chức năng tại Việt Nam
Y tế - 6 ngày trướcGĐXH - Ngày 19/4 tại Hà Nội đã diễn ra Hội thảo báo cáo về kết quả khảo sát tính khả thi việc triển khai chương trình đào tạo nhân lực phục hồi chức năng tại Việt Nam do JICA phối hợp với Hội Vật lý Trị liệu Việt Nam tổ chức.

Bộ Y tế: Hàng trăm cán bộ ngành Y hiến máu cứu người hưởng ứng ‘Lễ hội Xuân hồng’ năm 2024
Y tế - 1 tuần trướcGĐXH – Hàng trăm đơn vị máu đã được tiếp nhận trong Chương trình hiến máu tình nguyện hưởng ứng “Lễ hội Xuân hội’ năm 2024 tại Bộ Y tế.

Hà Nội phát động tháng An toàn vệ sinh lao động, gần 200 công nhân được khám sức khỏe miễn phí
Y tế - 1 tuần trướcGĐXH - Ngày 19/4, UBND TP Hà Nội và Liên đoàn Lao động thành phố phát động Tháng hành động về An toàn, vệ sinh lao động và Tháng Công nhân năm 2024.
Chơi đùa cùng bạn ở lớp, bé trai ở Hà Nội bị kính cứa đứt 2 cổ tay
Y tế - 1 tuần trướcGĐXH – Bệnh nhi bị đứt toàn bộ động mạch trụ, đứt thần kinh trụ và thần kinh giữa, đứt gân gấp cổ tay trụ, đứt gân gấp ngón 4 và 5 bàn tay trái.
Nam sinh lớp 8 bị đánh chấn thương sọ não hiện ra sao trong thời gian điều trị tại BVĐK Phú Thọ
Y tếGĐXH - Về tình hình sức khỏe của nam sinh bị đánh chấn thương sọ não khi chơi bóng rổ, đại diện Bệnh viện Đa khoa tỉnh Phú Thọ cho biết hiện tại, bệnh nhân vẫn hôn mê, thở hoàn toàn theo máy...